استخوان زند زبرین از استخوان زند زیرین ساعد بزرگتر است. سر منتهی به مچ دست را سر دیستال یا انتهای دور مینامند. شکستگی انتهای دور زند زبرین زمانی رخ میدهد که ناحیه زند زبرین نزدیک به مچ دست بشکند.
شکستگی مچ دست (انتهای دور زند زبرین) بسیار رایج است و در واقع زند زبرین بیش از دیگر استخوانهای بازو میشکند.
توصیف
شکستگی استخوان مچ دست تقریباً همواره در فاصله ۱ اینچی انتهای استخوان، البته به شیوههای گوناگون، رخ میدهد.
شکستگی کالیس یکی از شایعترین شکستگیهای مچ دست است که در آن، بخش شکسته شده استخوان رو به بالا متمایل میشود. آبراهام کالیس، جراح ایرلندی، نخستین فردی بود که در سال ۱۸۱۴ این شکستگی را توصیف کرد؛ به همین دلیل این شکستگی را کالیس مینامند.
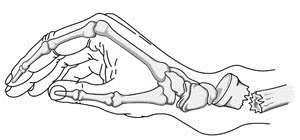
اگر انتهای شکسته شده استخوان زند زبرین رو به بالا متمایل شود، شکستگی را کالیس مینامند.
دیگر شکستگیهای مچ دست عبارتاند از:
• شکستگی داخل مفصلی: شکستگی پیش رونده در داخل مفصل مچ دست
• شکستگی خارج مفصلی: در این حالت شکستگی تا داخل مفصل امتداد نمییابد.
• شکستگی باز: استخوان شکسته در این حالت پوست را میشکافد و از آن بیرون میزند. این نوع شکستگی به دلیل خطر عفونت یک فوریت پزشکی است و باید به سرعت درمان شود.
• شکستگی چند تکهای: هر گاه قطعههای استخوان شکسته شده بیش از دو تکه باشد.
تشخیص نوع شکستگی از آن رو بسیار مهم است که درمان بعضی شکستگیها دشوارتر از دیگر گونهها است. برای مثال درمان شکستگیهای داخل مفصلی، باز، چند تکه و توام با جابهجایی استخوان دشوارتر از دیگر شکستگیها است.
دیگر استخوان ساعد، اولنا یا زند زیرین، نیز گاهی اوقات میشکند. در این حالت شکستگی انتهای دور زند زیرین یا دیستال اولنا رخ میدهد.
علائم و نشانه ها
شکستگی مچ دست معمولاً با درد و حساسیت ناگهانی، کبودی و تورم همراه است. مچ دست در بسیاری موارد به شیوهای غیرطبیعی یا خمیده آویزان میشود.
علت ها و دلایل
رایجترین دلیل شکستگی مچ دست به زمین افتادن در حالتی است که مصدوم دست را رو به جلو دراز کرده باشد.
پوکی استخوان اختلالی است که در آن استخوان بسیار شکننده میشود و احتمال شکستن آن افزایش مییابد؛ بنابراین پوکی استخوان باعث میشود که استخوان مچ دست در اثر یک زمین خوردن نسبتاً کم اهمیت بشکند. بسیاری از شکستگیهای مچ دست در افراد بالای ۶۰ سال و در پی یک زمین افتادن معمولی رخ میدهد.
البته حتی استخوانهای سالم مچ دست نیز در صورت شدید بودن ضربه وارده، برای مثال در تصادف خودرو یا افتادن از دوچرخه، میشکند.
حفظ سلامت استخوان یکی از راهکارهای اصلی پیشگیری از شکستگی استخوان است. استفاده از مچبند و محافظ مچ نیز از بعضی شکستگیها جلوگیری میکند، اما مانع تمام شکستگیها نمیشود.
تشخیص
چنانچه آسیب دیدگی دردناک نباشد و مچ دست بدشکل نشده باشد، میتوان مراجعه به پزشک را تا روز بعد به تأخیر انداخت. مچ دست را میتوان با آتل یا اسپلینت حفاظت کرد. قرار دادن کمپرس یخ روی مچ دست و بالا نگه داشتن مچ نیز مفید است.
اگر آسیب دیدگی بسیار دردناک باشد و مچ بدشکل یا بیحس باشد یا انگشتان صورتی نباشد، باید بیدرنگ به مرکز فوریتهای پزشکی مراجعه کرد.
پزشک جهت تایید تشخیص دستور انجام پرتونگاری (اشعه ایکس) از مچ دست میدهد. اشعه ایکس پرکاربردترین و در دسترسترین روش تصویربرداری تشخیصی است و در آن شکستگی استخوان، جابهجا شدن احتمالی استخوان (به شکل فاصله بین استخوانهای شکسته) و چند تکه شدن استخوان مشخص میشود.
راه ها و ورش های درمان
درمان شکستگی استخوان از یک قاعده کلی تبعیت میکند: قطعههای شکسته را باید به سر جای اصلی برگرداند و تا زمان جوش خوردن و التیام یافتن در موقعیت درست ثابت نگه داشت.
روشهای درمان متعددی برای شکستگی مچ دست وجود دارد. جراح مناسبترین روش را بر مبنای عاملهای گوناگونی چون ماهیت شکستگی، سن و میزان فعالیت بیمار و همچنین ترجیح خود انتخاب میکند.
اگر استخوان شکسته در موقعیت مناسبی باشد، تا زمان جوش خوردن استخوان از قالب گچی استفاده میشود.اما اگر استخوان در موقعیت طبیعی خود نباشد، همراستایی آن به هم خورده باشد و احتمال داده شود که در آینده استفاده از بازو محدود خواهد شد، تنظیم مجدد قطعههای شکسته استخوان و هم راستا کردن آنها ضروری خواهد بود. "جااندازی یا ریداکشن" دانش واژهای تخصصی برای این عمل است که پزشک طی آن قطعه استخوانهای شکسته را در جای خود قرار میدهد. عمل صاف کردن استخوان بدون نیاز به باز کردن یا شکافتن پوست را جااندازی بسته گویند.
پس از هم راستا کردن استخوان و جااندازی آن از آتل یا قالب استفاده میشود. آتل معمولاً چند روز نخست پس از شکستگی برای فشار نیاوردن به ورم طبیعی ناشی از حادثه بسته میشود. اما مچ معمولاً چند روز تا یک هفته بعد یا حتی دیرتر، پس از فرو نشستن ورم، قالب گرفته میشود. قالب ۲ یا ۳ هفته بعد، پس از کاهش بیشتر ورم و در نتیجه گشاد شدن قالب، عوض میشود.
پزشک با توجه به ماهیت شکستگی با گرفتن تصاویر اشعه ایکس به دقت بر روند التیام و جوش خوردن استخوان نظارت میکند. آزمایش تصویربرداری در صورت احتمال جابهجا شدن یا ناپایدار بودن استخوان ابتدا هر ۳ هفته و سپس در فواصل زمانی ۶ هفتهای انجام میشود. در صورت جابه جا نشدن استخوان و پایداری آن میتوان فاصله بین دو نوبت تصویربرداری را طولانیتر کرد.
قالب گچی ۶ هفته پس از شکستگی باز میشود و غالباً همزمان با باز کردن قالب، فیزیوتراپی با هدف افزایش توانایی حرکتی و عملکرد مچ آسیب دیده شروع میشود.
گاهی استخوان آنقدر از محل اصلی خود فاصله دارد که نمیتوان موقعیت آن را با بستن قالب اصلاح کرد و یا استخوان را سر جای خود نگه داشت. انجام عمل جراحی در این موارد به منظور جلوگیری از اختلال احتمالی در عملکرد آتی بازو ضرورت مییابد.
فیزیوتراپی
ثابت نگه داشتن مچ دست پس از بروز شکستگی اثرهای نامطلوبی را به جا میگذارد که برای از بین بردن آنها باید از روشهای فیزیوتراپی و درمان با دست استفاده کرد. شماری از عوارض ناشی از بی حرکت بودن بازو و مچ عبارتاند از:
• تحلیل غضروف مفصلی
• کوتاه شدن و آتروفی یا کاهیدگی واحدهای عضلانی ـ تاندونی
• کاهش گردش خون
• از دست رفتن توانایی حرکتی فعال و غیرفعال
مداخلههای فیزیوتراپی
متخصصهای درمان با دست متخصصهای فیزیوتراپی یا کاردرمانی آموزش دیده در زمینه بهرهگیری از مداخلهها به شمار میروند. بر اساس راهنمای متخصصین فیزیوتراپی، در مداخلهها روشها و تکنیکهای فیزیوتراپی با هدف ایجاد تغییرهایی مطابق با تشخیص، پیشآگهی و انتظار بیمار یا مراجع به گونهای هدفمند و ماهرانه به کار برده میشود. مداخلههای رایج درمان شکستگی مچ دست عبارتاند از:
تحمل وزن بهینه و بازیابی روابط بافتی طبیعی جهت بهبود توانایی حرکتی، قدرت و توانایی انجام فعالیتهای عملکردی روزمره از اهداف فیزیوتراپی پس از ثابت بودن مچ دست محسوب میشود.
• روشهای درمان با دست (منوال تراپی): متخصص معمولاً ماساژ بافت نرم و متحرک سازی مفصل را به منظور تسکین درد، کاهش تحریک تاندون یا بافت نرم و بازیابی دامنه حرکتی و مکانیک طبیعی مفصل انجام میدهد.
• تمرینها و حرکتهای اصلاحی: تمرینهای خاصی جهت افزایش قدرت و بهبود عملکرد مچ دست و عضلههای پیرامون به بیمار آموزش داده میشود.
• بازآموزی عصبی ـ عضلانی: این روش با هدف بازیابی پایداری، آموزش مجدد بالاتنه، بهبود پایداری مفصلهای مجاور و اصلاح مکانیک و روش حرکت، برای مثال توانایی در دست گرفتن اشیاء، لباس پوشیدن، کار کردن و انجام فعالیتهای حرکتی ظریف، به کار برده میشود تا بیمار در استفاده روزمره از بالاتنه سمت آسیب دیده مشکلی نداشته باشد.
• مدالیتهها: از مدالیتههایی مانند اولتراسوند، تحریک الکتریکی، یخ، کمپرس سرد و لیزر با هدف کاهش درد، افزایش توانایی حرکتی و کاهش التهاب مچ و تاندونها و عضلههای پیرامون بهره گرفته میشود.
• برنامه خانگی: بیمار بر اساس این برنامه تمرینهای تقویت، کششی و پایدارسازی را انجام میدهد، روش صحیح انجام فعالیتهای روزانه را فرا میگیرد و سطح عملکرد خود را بهبود میبخشد.
ورزش و تمرین
نکته مهم این است که انجام تمرینهای بازو باید به محض باز کردن قالب گچی شروع شود. احساس سفتی، گرفتگی و درد به تدریج به کمک تمرین کردن و بازیابی توانایی انجام حرکتهای طبیعی از بین میرود.
گاهی مفصلهای شانه و آرنج نیز سفت میشود، بنابراین بهتر است این مفصلها را در صورت امکان و عدم آسیب دیدگی حرکت داد تا خشک نشوند.
تمرینها زمانی نتیجه بهینه را به دست خواهد داد که به صورت منظم انجام شود. معمولاً توصیه میشود که تمرینها ۳ تا ۴ بار در روز انجام شود و بهتر است تمرینها را هر ساعت چند بار تکرار کرد تا این که به یک باره تمام دفعات مورد نظر را انجام داد و وقفهای طولانی بین دو نوبت تکرار ایجاد کرد.
پیشنهاد میشود تمرینهای زیر را در هر نوبت ۱۰ مرتبه انجام دهید.
۱٫ ساعد را به گونهای روی میز بگذارید که دست از لبه میز آویزان شود. دست را ابتدا به سمت زمین خم کنید و سپس به سمت بالا ببرید. توجه کنید که فقط مچ باید حرکت کند.

۲٫ ساعد را روی میز بگذارید. کف دست را ابتدا رو به پایین و سپس بالا بچرخانید. توجه کنید که نباید آرنج را حرکت دهید.
۳٫ کف دست را روی میز بگذارید. دست را ابتدا به یک سمت و سپس به سمت دیگر خم کنید.
۴٫ با سر انگشت شست سر یک یک انگشتان را لمس کنید. این حرکت را با حداکثر سرعت ممکن انجام دهید.

۵٫ دست را به گونهای مشت کنید که بند انگشتان در زاویه مناسب خم شده باشد، در صورت لزوم میتوانید از دست دیگر نیز کمک بگیرید. در پایان انگشتها را کاملاً صاف کنید.

۶٫ کف دست را رو به بالا نگه دارید، انگشت شست را روی کف دست خم کنید تا روی انتهای انگشت کوچک قرار بگیرد. سپس انگشت را صاف کنید و آن را تا حد امکان به سمت بیرون بکشید.

۷٫ کف دست را رو به بالا نگه دارید، انگشست شست را از کف دست دور کنید و رو به سمت بالا ببرید.




